通波仔真實個案|遇上強硬「對手」?冠狀動脈斑塊旋磨術助處理血管鈣化

作為一位心臟科專科醫生,進行「通波仔」手術的次數可謂多不勝數,然而,最近我卻遇上一個「對手」。或許不少人都知道,通波仔手術其中一個最常見的挑戰,在於如何把握急性心肌梗塞的黃金搶救時間。其實,除此之外,我們還要面對另一個比較頑固、強硬的「對手」,而這個對手正是「血管鈣化」。
6950次閱讀

作為一位心臟科專科醫生,進行「通波仔」手術的次數可謂多不勝數,然而,最近我卻遇上一個「對手」。或許不少人都知道,通波仔手術其中一個最常見的挑戰,在於如何把握急性心肌梗塞的黃金搶救時間。其實,除此之外,我們還要面對另一個比較頑固、強硬的「對手」,而這個對手正是「血管鈣化」。
這次的個案發生在一位80多歲的男士身上,本身患有糖尿病,尿酸、血壓高、膽固醇高,今年初持續出現心絞痛的情況,而同一時間他亦患有腎病,需要進行血液透析,即俗稱的「洗腎」。年初他來求診時,我已經安排他接受超聲波檢查,結果顯示心臟功能良好,心肌肥厚,血管有輕微鈣化,暫時未出現心臟衰竭的情況,並提醒他要小心處理血管;與此同時,我亦安排他進行心臟血管檢查,當中有兩條血管——左前降支動脈及右冠狀動脈,均出現70至99%的阻塞。
基於這位病人的年紀頗大,加上當時心絞痛情況未算困擾,只是久不久才發病,在安全治療的前提下,我選擇處方了劑量較強的心臟科藥物如抗血小板藥、降膽固醇藥及協助減少心絞痛出現的藥物予他。
接受3至4個月的治療後,這位病人再次回診,治療效果亦見成效,心絞痛情況得到即時改善。不過,另一個問題逐漸浮現,就是病人在進行血液透析時,血壓開始不穩,時高時低,甚或有一次血液透析期間,出現持續的心絞痛及血壓驟降。
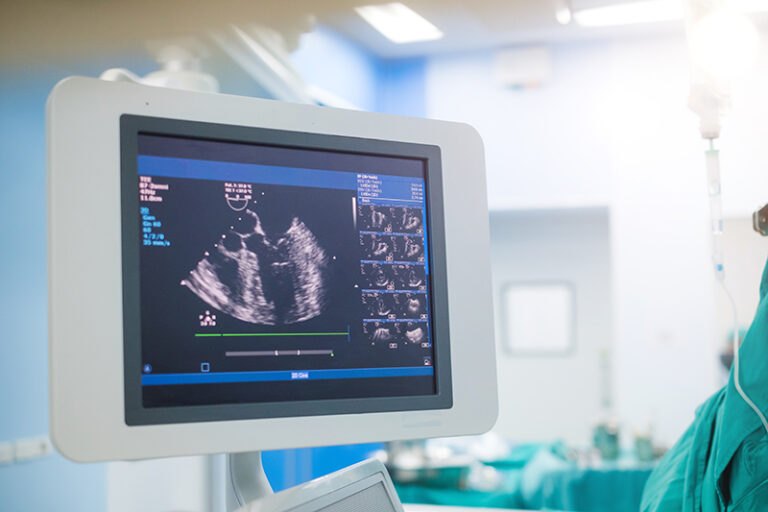
事關進行手術期間,除了擔心血管出現急性阻塞,會有即時生命危險外,另一個同樣會增加手術風險及影響術後成效的因素,就是未能擴張的血管鈣化收窄。鈣化病變主要表現為內膜面鈣化和外膜或斑塊基底部鈣化,前者對介入治療影響頗大,難點在於球囊或難以通過,而支架亦未能有足夠空間充分擴張,容易增加血栓率及冠狀動脈穿孔等併發症。
延伸閱讀:
延伸閱讀

